Portal del Medicamento
Esta tabla incluye el cuerpo de datos relativo al portal, es decir información relativa a contenidos, mapa web, etc. en función de la página en la que se encuentre el usuario.
Denosumab y bifosfonatos: duración y seguridad
Ojo de Markov número sesenta y tres - julio 2017
En la decisión de iniciar un tratamiento farmacológico para la prevención de fracturas osteoporóticas se ha de tener en cuenta la situación clínica del paciente, la limitada eficacia del abordaje farmacológico como respuesta al riesgo de fracturas, las incertidumbres sobre la duración del tratamiento, los efectos adversos asociados y los problemas que pueden aparecer cuando se retira el medicamento. Los pacientes con mayor riesgo de fractura son los que tienen más probabilidades de beneficiarse de la terapia con fármacos.
al riesgo de fracturas, las incertidumbres sobre la duración del tratamiento, los efectos adversos asociados y los problemas que pueden aparecer cuando se retira el medicamento. Los pacientes con mayor riesgo de fractura son los que tienen más probabilidades de beneficiarse de la terapia con fármacos.
Elección de tratamiento
La selección de tratamiento se realiza aplicando criterios de eficacia, seguridad, conveniencia y coste.
El balance beneficio/riesgo de los fármacos utilizados en la prevención de fracturas osteoporóticas es menor cuando los pacientes no tienen un alto riesgo de fractura, porque la posibilidad de beneficio disminuye. Si además no se respetan las recomendaciones de uso emitidas por las Agencias Reguladoras, aumenta el riesgo de reacciones adversas.
El tratamiento con alendronato, risedronato, ácido zoledrónico o denosumab, disminuye el riesgo de fractura de cadera y vertebral (ACP 2017 y Proceso asistencial Sacyl).
y Proceso asistencial Sacyl).

El denosumab es una alternativa a los bifosfonatos (BF) cuando no se toleran por vía oral, si no se puede administrar ácido zoledrónico y en pacientes con función renal alterada (FG <30 ml/min).
Seguridad
Fracturas atípicas de fémur
Existe una relación causal entre el uso de bifosfonatos a largo plazo y la aparición de fracturas atípicas de fémur. Este riesgo es mayor cuando el uso supera los cinco años.
 Este enlace se abrirá en una ventana nueva
Este enlace se abrirá en una ventana nueva
El riesgo absoluto estimado de fracturas atípicas de fémur en pacientes en tratamiento con BF es de 3,2 a 50 casos por 100.000 pacientes/año, y aumenta con la exposición prolongada a 113 por 100.000 pacientes/año.
También han aparecido fracturas atípicas asociadas al uso de denosumab (a los 2 años de tratamiento). La extensión de FREEDOM a 10 años estimó una incidencia de 8 por 100.000 pacientes/año.
estimó una incidencia de 8 por 100.000 pacientes/año.
Osteonecrosis mandibular
La incidencia de osteonecrosis mandibular con BF orales estimada es de 1/10.000-100.000 pacientes/año .
.
La osteonecrosis mandibular con denosumab, según la extensión de FREEDOM, es de 5,2 por cada 10.000 pacientes/año.
Duración de los tratamientos
La duración óptima de los tratamientos no está completamente establecida.
Es necesario valuar la necesidad de continuar con BF en los pacientes que han recibido tratamiento durante un período de 3-5 años (porque son los períodos de seguimiento de los ensayos de referencia).
Aunque no aparece recogido en las guías, parece razonable aplicar el mismo criterio para denosumab y revisar a los tres años, tiempo que duró el ensayo clínico controlado de referencia de denosumab (FREEDOM); la fase de extensión de 7 años de duración, para valorar seguridad, es un estudio observacional de seguimiento de una cohorte.
La decisión de mantener o retirar temporalmente o de forma definitiva un tratamiento, deberá siempre individualizarse revaluando el riesgo de fractura, la comorbilidad del paciente, la expectativa de vida, el cumplimiento terapéutico, la pérdida de movilidad…
Suspensión de tratamiento o "vacaciones terapéuticas"
Si el paciente no ha experimentado fracturas, antes o durante el tratamiento, y el riesgo de fractura ya no es muy alto, se recomienda la interrupción del tratamiento con bifosfonatos.
En pacientes de muy alto riesgo se puede prorrogar el tratamiento, aunque no hay evidencia más allá de los 10 años ni con bifosfonatos ni con denosumab.
La interrupción de los bifosfonatos debe considerarse en todos los pacientes que han sido tratados durante más de cinco años con alendronato o risedronato y, a los 3 años, con ácido zoledrónico.
La indicación de vacaciones terapéuticas se establece en función del riesgo individual de fractura. Basándose en la afinidad que cada BF tiene por el tejido óseo, y no en datos clínicos, se han propuesto diferentes duraciones para las vacaciones terapéuticas (1–2 años para risedronato, 3–5 años para alendronato y 3–6 años para ácido zoledrónico). Después de este tiempo el paciente debe ser revaluado. Se podría plantear reanudar el tratamiento en los siguientes casos: si se experimenta una nueva fractura, si el riesgo de fractura ha aumentado, si la DMO permanece baja, si se introduce un nuevo fármaco que afecte al riesgo de fracturas o si aumenta el riesgo de caídas.
La evidencia sobre la interrupción del denosumab es limitada, pero se recomienda precaución, ya que puede haber un "efecto de rebote" con respecto a las fracturas.
¿Qué ocurre cuando suspendemos el tratamiento?
Cuando se interrumpe la administración de bifosfonatos se mantiene un «efecto persistente» sobre la DMO e incluso sobre la aparición de fracturas: no hubo diferencias en la aparición de fractura vertebral morfométrica, ni en fracturas no vertebrales entre el grupo de tratados 5 años o 10 años con alendronato. Sin embargo, sí las hubo en las fracturas vertebrales clínicas (FLEX). Tampoco las hubo en 3 años vs 6 años con zoledrónico en fracturas vertebrales y no vertebrales, y sí en las morfométricas (HORIZON).
Se ha comunicado un efecto rebote ante la retirada de denosumab que causaría un aumento de las fracturas vertebrales. Además, la interrupción del denosumab se ha asociado con una rápida pérdida de DMO, hasta niveles basales o incluso inferiores.
En febrero de 2017 la FDA comunicó la obligación de incluir en la información referente a denosumab la advertencia del riesgo de fracturas vertebrales múltiples asociadas a su interrupción.
comunicó la obligación de incluir en la información referente a denosumab la advertencia del riesgo de fracturas vertebrales múltiples asociadas a su interrupción.
 Este enlace se abrirá en una ventana nueva
Este enlace se abrirá en una ventana nueva
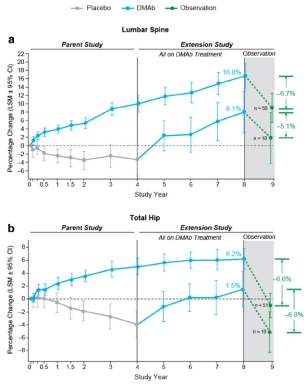
Un estudio observacional reciente (MC Clung 2017 ), realizado en 82 pacientes tratados durante 8 años con denosumab, muestra que la DMO disminuyó un 6,7% en la columna lumbar y un 6,6% en la cadera un año después de interrumpir el tratamiento, llegando a los niveles basales iniciales o incluso inferiores (ver figura. Clicar para ampliar).
), realizado en 82 pacientes tratados durante 8 años con denosumab, muestra que la DMO disminuyó un 6,7% en la columna lumbar y un 6,6% en la cadera un año después de interrumpir el tratamiento, llegando a los niveles basales iniciales o incluso inferiores (ver figura. Clicar para ampliar).
Terapia secuencial
Los pacientes con indicación de tratamiento farmacológico pueden necesitarlo durante un tiempo que excede los periodos de seguridad demostrados para cada fármaco.
No existen datos sobre la secuencia de fármacos más adecuada ni una recomendación clara sobre cómo planificar el tratamiento.
La recomendación de tratar con bifosfonatos o con otros fármacos, inmediatamente después de retirar denosumab para evitar las fracturas múltiples por efecto rebote, no tiene ningún estudio que la respalde.
La utilización de denosumab inmediatamente después de retirar los bifosfonatos tampoco está apoyada por datos de ensayos clínicos. De hecho, los pacientes tratados con bifosfonatos en los doce meses previos fueron excluidos del ensayo FREEDOM.
Coste

La aportación anual de un paciente activo para denosumab estaría entre 200-225 €/año (dos aportaciones de unos 100 €/cada 6 meses). Para el alendronato semanal la aportación sería de 65-81 €/año (5 o 7 €/mes).
Conclusiones
-
Los pacientes con mayor riesgo de fractura son los que pueden beneficiarse del tratamiento.
-
Los tratamientos con bifosfonatos y denosumab presentan problemas de seguridad asociados al uso prolongado: fracturas por fragilidad y osteonecrosis del maxilar.
-
No hay evidencia para establecer la duración óptima de los tratamientos.
-
Debido a los efectos adversos asociados al uso prolongado de bifosfonatos (3-5 años), debe valorarse la interrupción del tratamiento o "vacaciones terapéuticas".
-
La interrupción del denosumab se asocia con una rápida pérdida de la DMO y un preocupante aumento de fracturas vertebrales múltiples.
-
No existen datos sobre el beneficio de sustituir un tratamiento por otro ni sobre cuál es la secuencia de fármacos más adecuada.
Denosumab:
-
La decisión de tratar con denosumab deberá ir acompañada de una estricta valoración del riesgo de fractura, de las alternativas posibles, de los riesgos asociados a su utilización y, sobre todo, a su interrupción.
-
Los médicos y los pacientes deben ser conscientes del riesgo de fracturas vertebrales por rebote y planificar adecuadamente el tratamiento. Las inyecciones de denosumab deben administrarse escrupulosamente cada 6 meses, pero no indefinidamente.
-
No se conocen los procesos fisiopatológicos involucrados y el perfil clínico de los pacientes con riesgo de fracturas vertebrales por rebote tras la retirada de denosumab.
-
No existen datos sobre la terapia más adecuada cuando se retira denosumab.
Autoras: Alejandra García Ortiz y Mª José Montero Alonso
Revisora: Ana Mª Sierra Santos