Portal del Medicamento
Esta tabla incluye el cuerpo de datos relativo al portal, es decir información relativa a contenidos, mapa web, etc. en función de la página en la que se encuentre el usuario.
Adecuación y seguridad de los IBP en su uso prolongado
Ojo de Markov número noventa y siete - marzo 2024
Los Inhibidores de la Bomba de Protones (IBP) -omeprazol, lansoprazol, rabeprazol, pantoprazol y esomeprazol-, son uno de los grupos de fármacos más consumidos y de los que más se ha incrementado el consumo. No hay diferencias relevantes entre los distintos IBP en términos de seguridad y eficacia. Omeprazol es el de elección por ser el más eficiente del grupo (salvo en su uso concomitante con clopidogrel).
La utilización de los IBP NO siempre está justificada y es frecuente que los pacientes los tomen durante más tiempo del necesario o recomendado bajo la idea de que, además de eficaces, son muy seguros. Sin embargo, estudios observacionales muestran un aumento del riesgo de efectos adversos de relevancia clínica en su uso a largo plazo (más de 8 semanas), lo que exige la revaluación periódica de los tratamientos. Por ello, es importante establecer, junto con el paciente, la duración del tratamiento al inicio de la prescripción e informarle de los posibles riesgos de la toma continuada.
Los IBP se deben prescribir a la menor dosis eficaz y durante el menor tiempo posible, revaluando periódicamente la necesidad de tratamiento. Es responsabilidad de todos evitar su uso inapropiado e innecesario.
Indicaciones para el uso de IBP a largo plazo (más de 8 semanas)
- Esófago de Barrett.
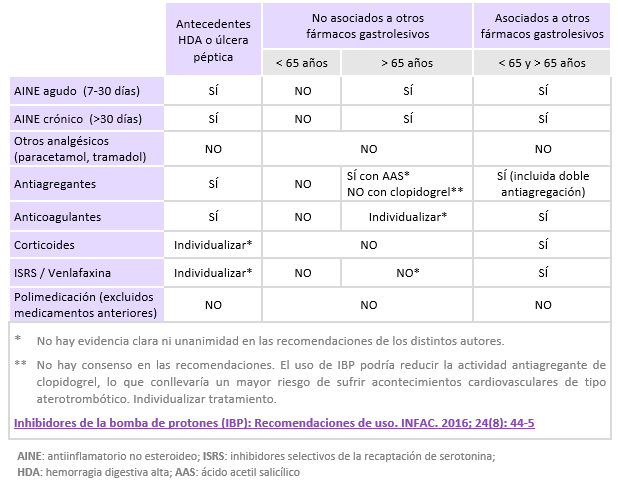
- Uso crónico de medicamentos gastrolesivos con riesgo de sangrado de moderado a alto (edad ≥ 65 años, dosis altas de AINE, antecedentes de úlcera no complicada, uso de corticosteroides o antiplaquetarios, insuficiencia renal significativa).
- Esofagitis grave (grado C o D según la clasificación de Los Ángeles en la endoscopia o evidencia de estenosis péptica).
- Antecedentes documentados de úlcera gástrica o duodenal sangrante.
- Síndrome de Zollinger-Ellison.
- Intento fallido de reducir o suspender el IBP en enfermedad por reflujo gastroesofágico (ERGE) o dispepsia (es decir, síntomas gastrointestinales superiores que vuelven e interfieren con la calidad de vida), con revaluación periódica.
Indicaciones de IBP en la prevención de gastropatías secundarias a fármacos
Efectos adversos
La evidencia científica muestra que los IBP presentan efectos adversos importantes, especialmente si se mantiene la prescripción de forma prolongada:

Interacciones importantes
Las interacciones farmacológicas derivadas del uso de IBP se producen fundamentalmente por 2 mecanismos: interfiriendo la absorción y alterando el metabolismo por inhibición del citocromo P450.

Recomendaciones para el uso seguro de IBP
- Prescribir solamente según las indicaciones de uso establecidas, a la mínima dosis eficaz y durante el menor tiempo posible.
- Informar al paciente sobre los potenciales riesgos y fijar la duración del tratamiento.
- Plantear la deprescripción cuando se están utilizando en indicaciones no autorizadas, si no hay respuesta al tratamiento, si aparecen efectos adversos no tolerables o si se han tomado durante más de 8 semanas, excepto si hay una indicación específica para el uso a largo plazo, y revaluar el tratamiento al menos 1 vez al año.
- La retirada debe ser gradual para evitar el efecto rebote.
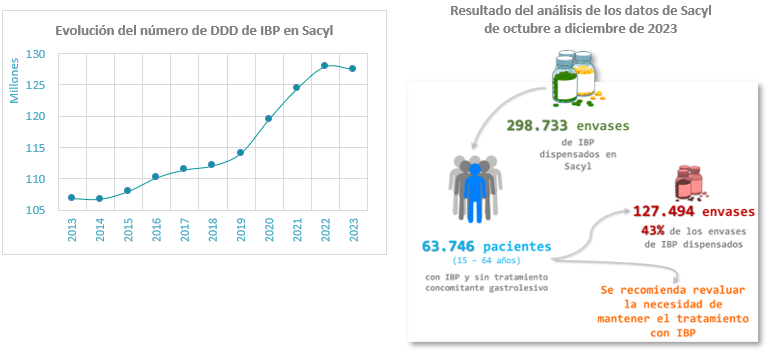
¿Qué muestran nuestros números?
Deprescripción
La deprescripción es un proceso que requiere el acuerdo con el paciente. Existen diferentes estrategias que se pueden emplear teniendo en cuenta las características propias de este.
A continuación, se exponen los criterios para guiar la deprescripción y unos algoritmos de apoyo para la toma de decisiones:
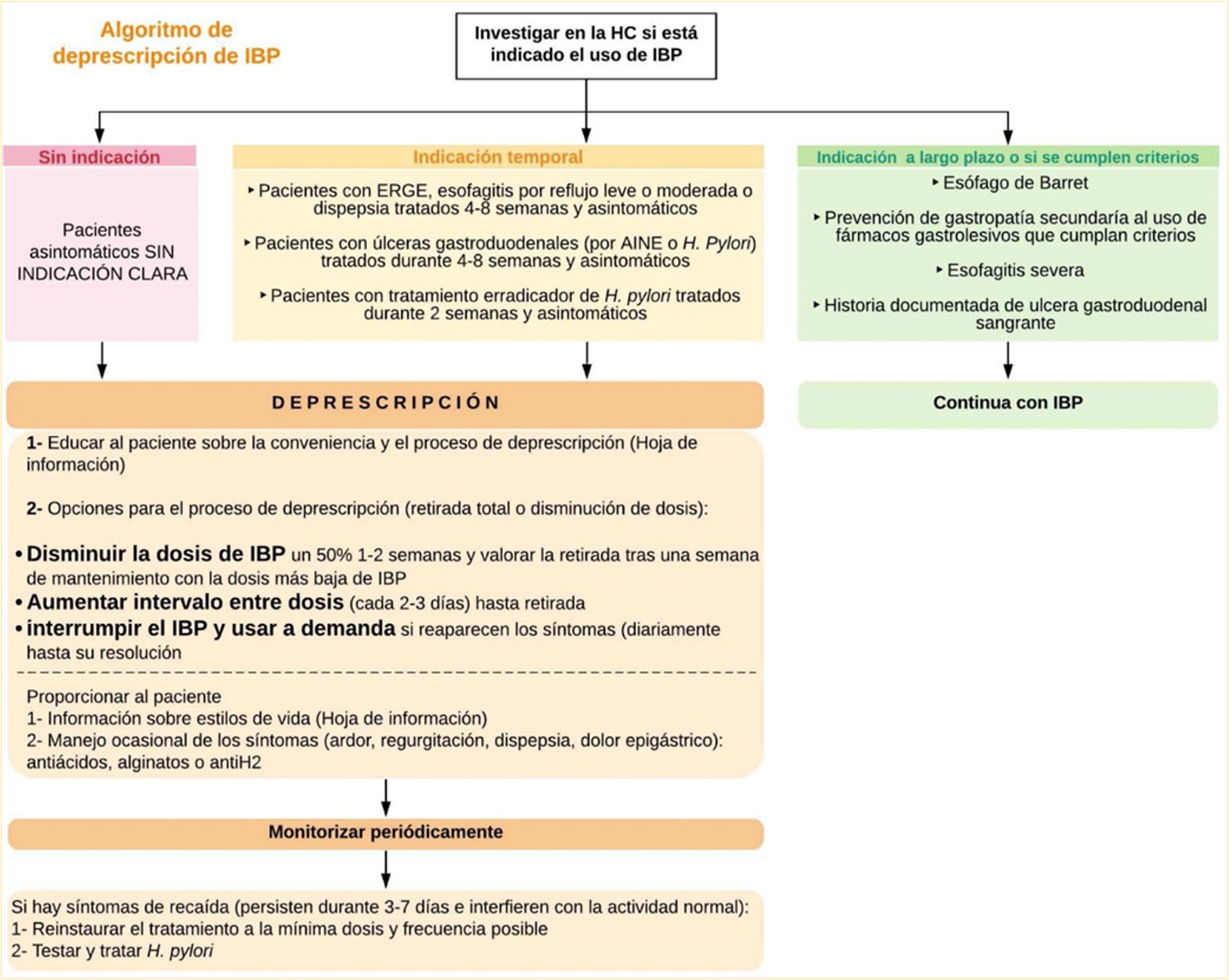
Criterios de deprescripción
-
En pacientes asintomáticos sin indicación clara o proceso asociado no específico
-
En esofagitis leve-moderada, si los síntomas están controlados
-
En enfermedad por reflujo gastroesofágico (ERGE), después de 4 a 8 semanas de tratamiento
-
En úlcera péptica, dispepsia funcional o dispepsia tratada empíricamente, después de 2 a 12 semanas de tratamiento
-
En Infección por H. pylori no complicada y asintomática, tras dos semanas de tratamiento
Para evitar o controlar la acidez estomacal: reducir la dosis o suspender el tratamiento, valorar el uso de medicamentos antiácidos alternativos y establecer un abordaje no farmacológico.
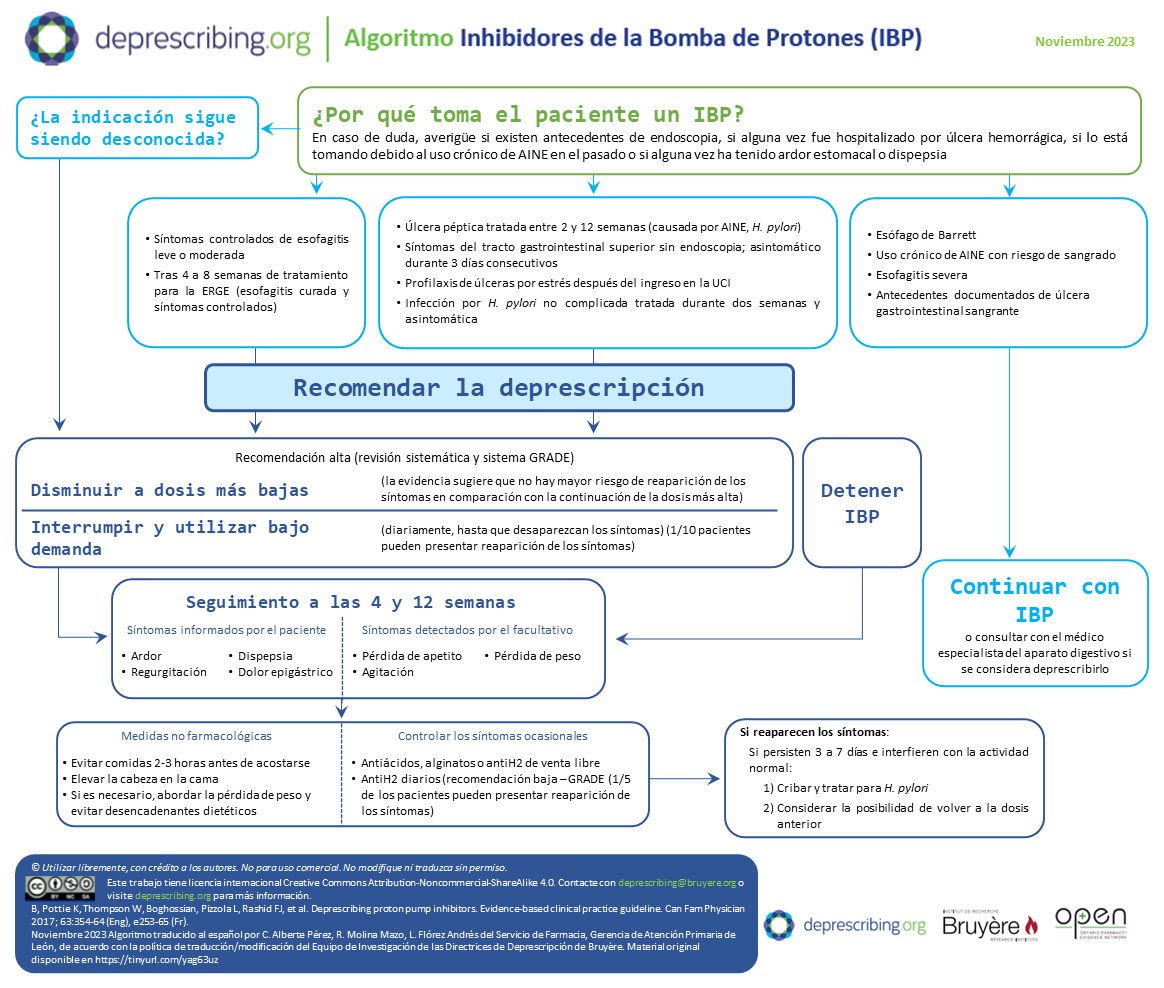
Algoritmo de apoyo para la toma de decisiones
Tomado y traducido de: https://deprescribing.org/resources/deprescribing-guidelines-algorithms/
Algoritmo de deprescripción - Estrategia No hacer
Abordaje de la deprescripción con el paciente
Se pueden identificar pacientes candidatos para la retirada de IBP (ver criterios de deprescripción) mediante un informe de Concylia diseñado ad hoc, así como en la consulta, en el contexto de la valoración de la adherencia al tratamiento que realiza la enfermera o el enfermero y en la revisión del plan terapéutico que realiza la médica o el médico.
La deprescripción debería apoyarse en una estrategia de educación o participación del paciente, buscando el momento adecuado para valorar el conocimiento que tiene sobre la medicación que toma y sus dudas, facilitándole la información que precise. Para ello, pueden ser de utilidad el folleto informativo y el vídeo sobre "Uso adecuado de los inhibidores de la bomba de protones IBP como protectores gástricos " (publicados en el Aula de Pacientes de Sacyl), que pueden ayudarle a plantearse si aún necesita un IBP.
" (publicados en el Aula de Pacientes de Sacyl), que pueden ayudarle a plantearse si aún necesita un IBP.
Por lo general, los pacientes están abiertos a discutir acerca de la deprescripción de IBP y muchos de ellos intentan, motu proprio, reducir o suspender su uso. Una buena información sobre la justificación de la retirada, los pros y los contras de las distintas opciones y los planes de reducción y control son fundamentales durante el proceso de deprescripción.
Enfoques desde la Unidad Básica Funcional (UBF) (médico/a – enfermero/a) para la deprescripción de IBP
-
Informar a los pacientes de la opción de retirar el IBP y compartir las razones para considerarla
-
Valorar las diferentes estrategias de deprescripción de IBP
-
Describir los beneficios y riesgos de cada estrategia y del uso continuado de IBP
-
Considerar las preferencias del paciente y acordar con él la deprescripción y la estrategia que se va a seguir
-
Explicar al paciente que puede tener síntomas de rebote, pero que no significa necesariamente una recaída, salvo que estos sean graves o frecuentes
-
Facilitar al paciente unas instrucciones para manejar los síntomas de rebote (por ejemplo, el uso de antiácidos de venta libre)
-
Informar al paciente de que, si fuera preciso, se podría reiniciar el tratamiento con IBP, bien a demanda (cuando sea necesario) o volviendo a la dosis original
Conclusiones
√ Los IBP solo se deben prescribir según las indicaciones de uso autorizadas, a la menor dosis eficaz y durante el menor tiempo posible, siendo necesaria la revaluación periódica de la necesidad de tratamiento (al menos, una vez al año).√ Cuando una indicación de IBP no está clara, el riesgo de efectos adversos puede superar la posibilidad de beneficio.√ Se debe plantear la deprescripción cuando el IBP se está utilizando en indicaciones no autorizadas, si no hay respuesta al tratamiento, si aparecen efectos adversos no tolerables o si se ha tomado durante más de 8 semanas, excepto si hay una indicación específica para su uso a largo plazo.√ La retirada debe ser gradual para evitar el efecto rebote. Son posibles diferentes estrategias de deprescripción: reducir la dosis de IBP (de 2 veces al día a una vez al día; reducir la dosis a la mitad; tomarlo cada dos días…) o dejar de tomarlo de forma crónica y utilizarlo a demanda (el tiempo suficiente hasta la resolución de los síntomas. Si estos reaparecen, se podría retomar la medicación hasta su resolución). |
Autoras (por orden alfabético de apellidos): Cristina Alberte Pérez(1); Laura Flórez Andrés(1); Ruth Molina Mazo(1);
Mª José Montero Alonso(2); Ana Mª Sierra Santos(2)
(1)Farmacéutica de Atención Primaria de León; (2) Farmacéutica de Atención Primaria de Valladolid Oeste
Documento elaborado a partir de las estrategias de mejora y seguridad de IBP realizadas por los Servicios de Farmacia de Atención Primaria de las áreas de León y Valladolid Oeste.