Portal del Medicamento
Esta tabla incluye el cuerpo de datos relativo al portal, es decir información relativa a contenidos, mapa web, etc. en función de la página en la que se encuentre el usuario.
Actualización en prevención de la enfermedad cardiovascular
Ojo de Markov número setenta y cinco - agosto 2018
La enfermedad cardiovascular (ECV) es la primera causa de muerte en la población española (30%), aunque la tendencia temporal en mortalidad ajustada por edad en ECV ha experimentado un descenso en los últimos 40 años, con un aumento de las tasas de morbilidad hospitalaria. El descenso de la mortalidad CV se atribuye a las reducciones de hipercolesterolemia, presión arterial (PA) y tabaquismo; por el contrario, aumentan la obesidad, y la diabetes mellitus tipo 2 (DM 2) (CEIPC 2016) .
.
La prevención de la ECV engloba intervenciones dirigidas a su reducción y a las discapacidades originadas por las mismas. A mayor riesgo, mayor exigencia en la adopción de medidas preventivas, ya que la evidencia ha mostrado que la reducción absoluta del riesgo es mayor en los individuos con mayor riesgo basal. Se recomienda estimar el Riesgo Cardio Vascular (RCV) a las personas con mayor riesgo (antecedentes familiares de ECV prematura o dislipemias familiares o pacientes que presenten un factor de riesgo importante: exposición al tabaco, diabetes, o valores elevados de lípidos o de presión arterial) y repetir dicho cálculo cada 5 años. Podría aconsejarse también en hombres > 40 años o mujeres > 50 años, o en postmenopáusicas sin factores de riesgo. No se recomienda el cálculo del RCV en personas más jóvenes.
Las guías europeas (2016 Guidelines European ) y el Comité Interdisciplinario para la Prevención Cardiovascular (el encargado de la adaptación española de las Guías Europeas), (CEIPC 2016)
) y el Comité Interdisciplinario para la Prevención Cardiovascular (el encargado de la adaptación española de las Guías Europeas), (CEIPC 2016) proponen la función SCORE para cuantificar el RCV, aunque existen otras funciones como el SCORE adaptado a la población española, REGICOR. Con independencia de la función, lo más relevante es estimar el riesgo para poder adoptar las estrategias oportunas de prevención de la ECV En la tabla 1 se muestran las categorías de riesgo y las poblaciones que se incluyen en cada una de ellas.
proponen la función SCORE para cuantificar el RCV, aunque existen otras funciones como el SCORE adaptado a la población española, REGICOR. Con independencia de la función, lo más relevante es estimar el riesgo para poder adoptar las estrategias oportunas de prevención de la ECV En la tabla 1 se muestran las categorías de riesgo y las poblaciones que se incluyen en cada una de ellas.
Tabla 1.- Categorías del Riesgo y poblaciones incluidas (2016 Guidelines European )
)
La medición del RCV tiene una serie de limitaciones (CEIPC 2016) :
:
- No hay ningún umbral determinado de RCV a partir del cual se pueda tomar la decisión de iniciar tratamiento farmacológico o intervención individualizada sobre el estilo de vida. El cálculo del riesgo en personas jóvenes, suele ser bajo o moderado, por lo que se recomienda calcular el riesgo relativo, que nos informa sobre cuántas veces más riesgo tiene el paciente respecto de una persona de su misma edad y sexo pero sin factores de riesgo.
- El cálculo del riesgo en personas mayores, dada la escasa evidencia del beneficio de las estrategias preventivas en este grupo de edad. El grupo SCORE ha publicado unas tablas para pacientes mayores de 65 años.
- En el cálculo del RCV no se incluyen en la función de riesgo factores modificadores, como antecedentes familiares de ECV prematura, la obesidad central y factores psicosociales (posición económica, aislamiento social y falta de apoyo social). Han de considerarse fundamentalmente en los pacientes que se encuentran entre dos niveles de riesgo.
- Baja sensibilidad de las funciones de riesgo. Se están evaluando nuevos marcadores genéticos, plasmáticos, de daño vascular preclínico,…
Grupos especiales, cuyos RCV deben ajustarse: (CEIPC 2016) :
:
- Menores de 50 años con RCV alto: algunos factores aislados como colesterol > 300 mg/dl o PA ≥ 180/110 mm Hg. Es preciso identificar los que poseen historia familiar de ECV prematura o con posible dislipemia familiar.
- Personas mayores: se recomiendan objetivos de tratamiento menos intensivos en hipertensión arterial (HTA) y diabetes mellitus (DM) y valorar relación beneficio/riesgo en el tratamiento con estatinas.
- Mujeres: la preclamsia y la HTA en el embarazo se asocian a un mayor riesgo CV. El síndrome de ovario poliquístico se asocia a un mayor riesgo de diabetes.
- Minorías étnicas, como los procedentes del sur de Asia y los subsaharianos, que tienen un riesgo más alto que los chinos o los sudamericanos.
Intervenciones no farmacológicas a nivel individual
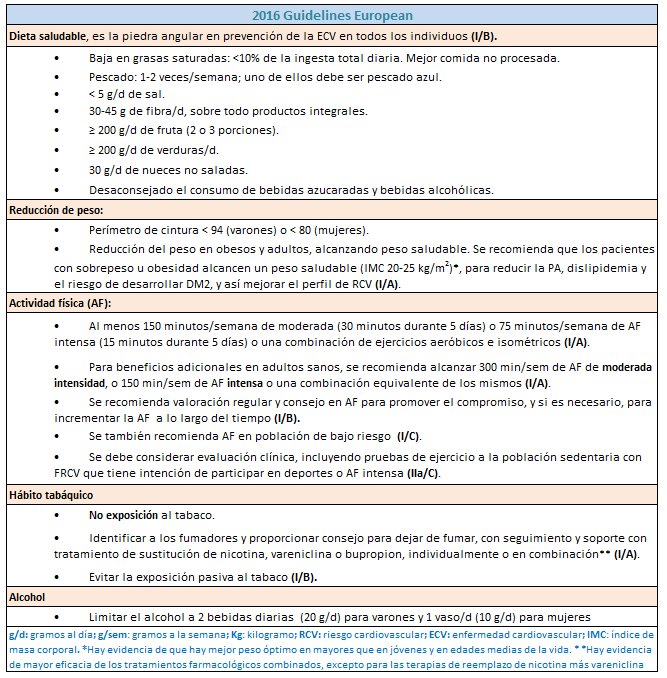
Tabla 2.- Recomendaciones no farmacológicas para la reducción del RCV sobre dieta, reducción de peso, actividad física, hábito tabáquico y alcohol (tomada y adaptada de 2016 Guidelines European ,CEIPC 2016)
,CEIPC 2016) :
:
Estrategias de intervención, control y tratamiento farmacológico en antiagregación, lípidos y PA :
Tabla 3.- Niveles objetivo en lípidos, PA y HBA1C (2016 Guidelines European )
)
Tabla 4.- Recomendaciones en antiagregación (2016 GuidelinesEuropean , CEIPC 2016
, CEIPC 2016 )
)

Tabla 5. Recomendaciones para el control de lípidos y estrategias de intervención con estatinas en función del RCV y del LDL-C

Consideraciones acerca de la reducción de lípidos (CEIPC 2016) :
:
Hay que destacar que el RCV marca la intensidad de la estrategia terapéutica en función de los 5 cortes de concentraciones de colesterol LDL y 4 niveles de RCV, pero sin embargo, la tabla de recomendaciones del control de lípidos, simplifica los niveles de riesgo a tres (muy alto, alto y el resto). Hay que tener en cuenta que los ictus isquémicos y el accidente isquémico transitorio (TIA) son de RCV muy alto. Las estatinas siguen siendo el fármaco de primera elección. La terapia de combinación estatina más ezetimiba también aporta beneficios CV.
Tabla 6. Recomendaciones de cribado, en los objetivos de PA y en tratamiento farmacológico y no farmacológico de HTA
* Clasificación de niveles PA (pincha aqui)
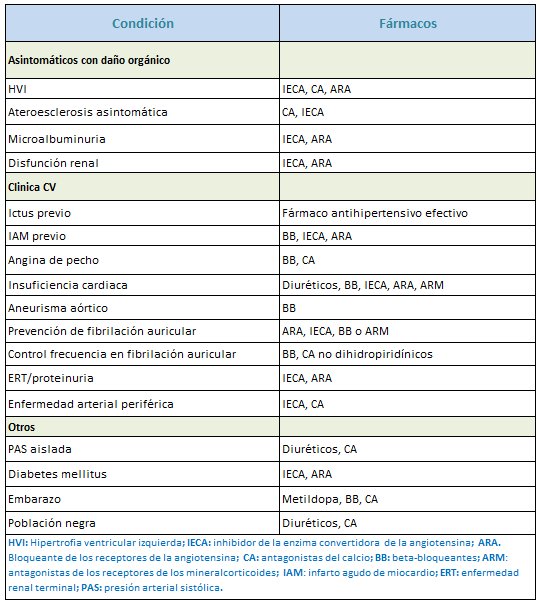
Fármacos preferentes en pacientes con HTA en situaciones específicas
En pacientes con HTA y situaciones específicas, de daño orgánico, clínica con eventos CV u otros, existen opciones preferentes, bien porque se han utilizado en pacientes con esas condiciones en ensayos, o bien porque han mostrado mayor efectividad en daño orgánico específico.
Tabla 7.- Condiciones específicas en pacientes con HTA y tratamientos de elección
El caso especial de la Diabetes en Prevención CV ( 2016 Guidelines European
2016 Guidelines European , CEIPC 2016)
, CEIPC 2016)
- En pacientes diabéticos, La ECV es la principal causa de morbi-mortalidad. Padecer diabetes (DM) conlleva de por sí un RCV elevado (alto o muy alto), excepto en DM tipo 2 (DM2) de <10 años de evolución, sin otros factores de RCV y sin complicaciones o en DM de tipo 1 (DM1) de poca evolución y sin complicaciones. La estrategia más eficaz en diabetes es el abordaje multifactorial, ya que se suele asociar a otros factores de RCV. El control de la HTA y del colesterol reducen el RCV; el control glucémico reduce significativamente las complicaciones microvasculares y a largo plazo, también las macrovasculares.
- En términos generales se recomienda un objetivo de HbA1C <7%; sin embargo, en DM de larga evolución, mayores, frágiles o con complicaciones graves, los objetivos deben ser más flexibles, sobre todo si hay riesgo de hiperglucemia. Por otro lado, en pacientes no frágiles con diagnóstico reciente o corta evolución de la DM2 debe considerarse un objetivo de HbA1C ≤6,5%.
- Se considerará tratamiento con estatinas en todos los pacientes con DM tipo 1 o 2 >40 años y en <40 años con RCV alto por múltiples FR o complicaciones microvasculares. El objetivo de PA es <140/85 mm Hg, y 130/80 mm Hg en DM1, pero en pacientes más jóvenes con riesgo elevado de complicaciones se recomienda <130/80 mm Hg.
- El tratamiento antiagregante no está recomendado en los pacientes sin ECV.
Tabla 8.- Recomendaciones para el manejo de la Diabetes (2016 Guidelines European )
)
Autora: Mª Rosa Miranda Hidalgo
Revisado por: Judit Ceruelo Bermejo
