Portal del Medicamento
Esta tabla incluye el cuerpo de datos relativo al portal, es decir información relativa a contenidos, mapa web, etc. en función de la página en la que se encuentre el usuario.
Estudio LESS-PHARMA: Identificación y deprescripción de medicación potencialmente inapropiada en personas mayores con polifarmacia excesiva en AP
La medicación potencialmente inapropiada (MPI) aumenta las reacciones adversas a medicamentos y la mortalidad, sobre todo en pacientes excesivamente polimedicados. La polifarmacia se ha definido como el consumo de 5 o más fármacos durante 90 días y se considera excesiva cuando es de 10 o más fármacos.
Se ha realizado un estudio longitudinal prospectivo, Reus et al_2022 , en un centro de salud de Atención Primaria (AP) (periodo de estudio: septiembre 2019 - noviembre 2020; 26.930 habitantes, de los cuales 1.677 > 75 años o más), con el objetivo de medir la cantidad de MPI entre pacientes excesivamente polimedicados mediante la utilización de varias herramientas de apoyo y evaluar la viabilidad de estas en Atención Primaria. Se utilizaron varios criterios explícitos de deprescripción y se midió el nivel de acuerdo entre ellos y su aceptación por parte del médico de AP. Se analizó si los fármacos propuestos para la deprescripción fueron retirados finalmente después de doce meses.
, en un centro de salud de Atención Primaria (AP) (periodo de estudio: septiembre 2019 - noviembre 2020; 26.930 habitantes, de los cuales 1.677 > 75 años o más), con el objetivo de medir la cantidad de MPI entre pacientes excesivamente polimedicados mediante la utilización de varias herramientas de apoyo y evaluar la viabilidad de estas en Atención Primaria. Se utilizaron varios criterios explícitos de deprescripción y se midió el nivel de acuerdo entre ellos y su aceptación por parte del médico de AP. Se analizó si los fármacos propuestos para la deprescripción fueron retirados finalmente después de doce meses.
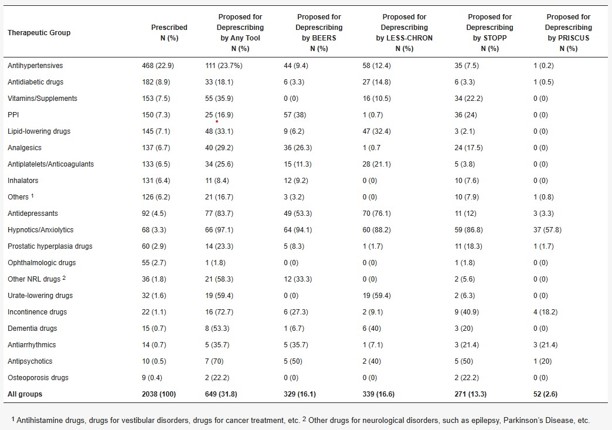
Fármacos prescritos por Grupo Terapéutico (GT) propuestos para deprescripción
El número total de medicamentos prescritos fue de 2.038. El 31,8% (649) fueron propuestos para su deprescripción por al menos una de las herramientas. Los GT más prescritos fueron antihipertensivos (22,9%), antidiabéticos (8,9%) y vitaminas/suplementos (7,5%). La herramienta que sugirió más fármacos para deprescribir fue LESS-CHRON, con 16,6%. Los GT propuestos con mayor frecuencia con cualquier herramienta para la desprescripción fueron hipnóticos/ansiolíticos (97,1%), antidepresivos (83,7%), medicamentos para la incontinencia de orina (72,7%), antipsicóticos (70%), hipouricemiantes (59,4%) y otros fármacos para alteraciones neurológicas (epilepsia, enfermedad de Parkinson, etc.)
Los médicos de AP acordaron deprescribir los fármacos propuestos por las herramientas en el 56,7% de los casos. LESS-CHRON fue la herramienta con mayor nivel de acuerdo (67%), seguida de STOPP (56,7%), PRISCUS (50%) y BEERS (32,2%). Los principales motivos de desacuerdo con la propuesta de deprescripción fueron: el mal control de la patología para la que se prescribió el fármaco; el medicamento fue prescrito o seguido por otro especialista; o ya se intentó sin éxito la desprescripción del fármaco en el pasado, lo que se observó especialmente con benzodiazepinas y antidepresivos.
Los GT más frecuentemente deprescritos fueron los hipouricemiantes (42,1%), seguidos de los antidiabéticos (33,3%) y los antipsicóticos (28,6%). Otros GT con un alto nivel de deprescripción fueron antiplaquetarios/anticoagulantes (26,5%), hipolipemiantes (25%), vitaminas/suplementos (21,8%) y antiarrítmicos (20%).
Porcentaje de medicación prescrita, medicación potencialmente inapropiada, grado de acuerdo de los médicos de AP con la propuesta de deprescripción y medicamentos deprescritos finalmente a los 12 meses
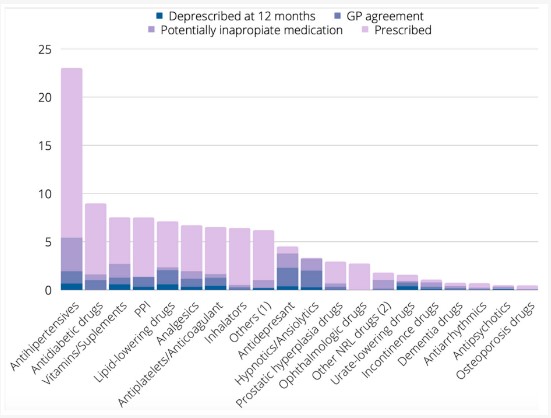
Fuente: Int. J. Environ. Res. Public Health 2022, 19(20), 13241 (1) Fármacos antihistamínicos, para trastornos vestibulares, para el tratamiento del cáncer, etc.
(1) Fármacos antihistamínicos, para trastornos vestibulares, para el tratamiento del cáncer, etc.
(2) Otros fármacos para trastornos neurológicos (como epilepsia, enfermedad de Parkinson, etc).
En un período de 12 meses, se retiraron el 29,6% de los fármacos que se acordaron para desprescribir, es decir, menos de un tercio de lo acordado, lo que indica la dificultad del proceso de deprescripción, incluso con herramientas de apoyo. Los pacientes ancianos excesivamente polimedicados acumulaban un gran número de MPI.