Portal del Medicamento
Esta tabla incluye el cuerpo de datos relativo al portal, es decir información relativa a contenidos, mapa web, etc. en función de la página en la que se encuentre el usuario.
Hiperpotasemias medicamentosas: mecanismos de acción, monitorización y recomendaciones
La hiperpotasemia está definida por una concentración plasmática de iones potasio (K+) superior a 5 mmol/l. Puede originarse por un aumento del contenido total de K+ -por excesivo aporte o por excreción disminuida (insuficiencia renal o suprarrenal o por la acción de fármacos)- o por un desplazamiento del K+ desde el medio intracelular al extracelular (redistribución tisular por acidosis metabólica, destrucción celular ligada a un traumatismo, hemólisis por tratamiento con ribavirina, rabdomiólisis o síndrome de lisis tumoral ligada a citotóxicos). La diabetes también puede producir situaciones de hiperpotasemia.
Su consecuencia principal es la aparición de trastornos del ritmo cardiaco (ventricular, especialmente parada cardiaca), y anomalías de las funciones musculares (debilidad muscular, parálisis). (Interactions médicamenteuses; La revue Prescrire ).
).

Los medicamentos son una causa de hiperpotasemia importante, sobre todo si incrementan los valores séricos de K+ en pacientes con problemas renales o se combinan dos o más fármacos que alteran dichos niveles.
Mecanismos de acción de los principales fármacos con riesgo de producir hiperpotasemia
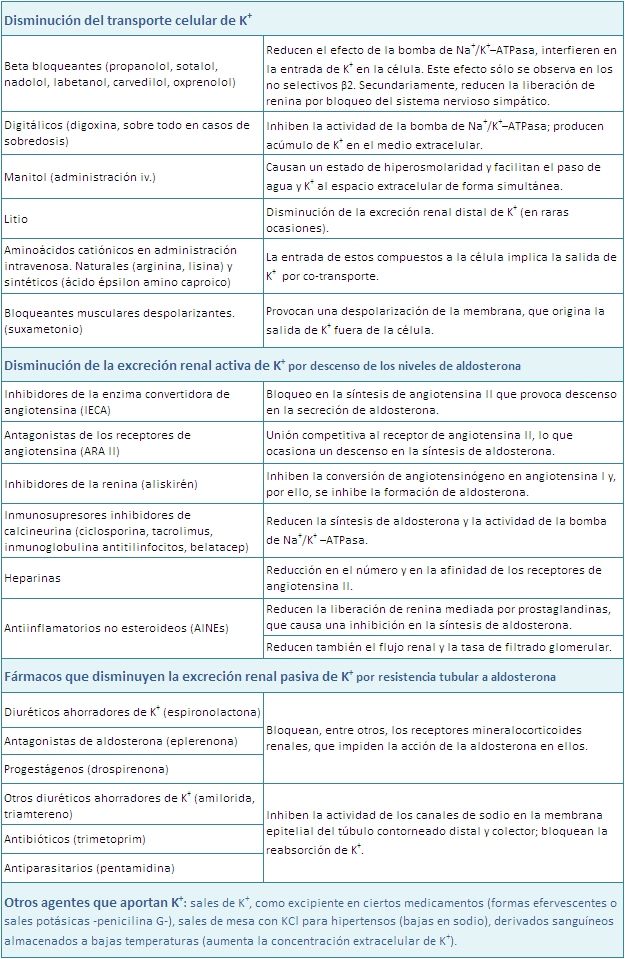
En una situación de hiperpotasemia medicamentosa, se RECOMIENDA:

Monitorización y recomendaciones específicas en hiperpotasemias medicamentosas
En general, se requiere monitorizar al inicio del tratamiento y en los cambios de dosis. Posteriormente de forma periódica, sobre todo en pacientes con edad avanzada, problemas renales o hepáticos y/o diabetes. No se recomienda asociar con otros medicamentos que incrementen los niveles de K+.
Además de las anteriores, algunos fármacos presentan recomendaciones específicas:
Espironolactona: monitorización adicional a la semana, cada mes durante los 3 primeros meses, cada trimestre durante un año y posteriormente cada seis meses. Es crítica en el caso de pacientes de edad avanzada, con la función renal y/o hepática alterada, diabéticos y pacientes con insuficiencia cardiaca clases III y IV de la NYHA. Está contraindicado su uso concomitante con eplerenona, en pacientes con alteraciones severas de la función renal (estadio ≥4-5) y en pacientes con hiperpotasemias preexistentes. En 2011, la AEMPS emitió una nota de seguridad donde hacía hincapié en las recomendaciones de uso de este fármaco.
donde hacía hincapié en las recomendaciones de uso de este fármaco.
 Imagen en alta resolución. Este enlace se abrirá mediante lightbox, puede haber un cambio de contextoEplerenona: monitorización adicional a la semana y al mes. Ajustar dosis en función de los resultados de K+ sérico.
Imagen en alta resolución. Este enlace se abrirá mediante lightbox, puede haber un cambio de contextoEplerenona: monitorización adicional a la semana y al mes. Ajustar dosis en función de los resultados de K+ sérico.
Las contraindicaciones recogidas en ficha técnica son:
son:
- No iniciar tratamiento en pacientes con niveles de K+ sérico > 5,0 mmol/L, con insuficiencia renal grave (CrCl<30 ml/min) o con insuficiencia hepática grave (Child-Pugh Clase C).
- No usar de forma concomitante con diuréticos ahorradores de K+, con otros antagonistas de aldosterona, ni con suplementos de K+.
- Combinación de un inhibidor de la enzima convertidora de angiotensina (IECA) y un antagonista de los receptores de angiotensina (ARA II) junto con eplerenona.
Se recomienda precaución en el uso de fármacos activos sobre el Sistema Renina Angiotensina Aldosterona –SRAA- (IECA, ARA II) conjuntamente con eplerenona. No se recomienda su combinación habitual con IECA o ARAII. Si es imprescindible usarlos, hacerlo con monitorización de la función renal y niveles de K+ séricos.
su combinación habitual con IECA o ARAII. Si es imprescindible usarlos, hacerlo con monitorización de la función renal y niveles de K+ séricos.
IECA y ARA II: control de la función renal y electrolitos 1-2 semanas después de cada incremento de la dosis, a los 3 meses y posteriormente cada 6 meses.  Imagen en alta resolución. Este enlace se abrirá mediante lightbox, puede haber un cambio de contexto
Imagen en alta resolución. Este enlace se abrirá mediante lightbox, puede haber un cambio de contexto
 y NICE 2010
y NICE 2010 .
.
Especial precaución merece la asociación de los fármacos que actúan sobre el SRAA (IECA, ARA II, Aliskiren: notas informativa de la AEMPS: MUH (FV) 03/2012 y MUH (FV) 6/2014
y MUH (FV) 6/2014 ):
):
- Multiplica el riesgo de hiperpotasemia severa y no es más eficaz que la monoterapia.
- No se recomienda, salvo casos en que se considere imprescindible (pacientes con insuficiencia cardiaca con fracción de eyección reducida que no toleran un antagonista de aldosterona), y realizando un control exhaustivo de la función renal, la presión arterial y los niveles séricos de K+.
- Contraindicada en insuficiencia renal.
Está contraindicado añadir a esta asociación un inhibidor de aldosterona (espironolactona o eplerenona) ya que se incrementa todavía más el riesgo de hiperpotasemia.
AINE: Valorar si es necesario su uso en el caso de tener que administrarlos junto con alguno de los fármacos que también pueden causar hiperpotasemia. Asegurarse de que los pacientes están bien hidratados.
Diuréticos ahorradores de K+ (amilorida y triamtereno): Precaución en pacientes gravemente enfermos, con riesgo de desarrollar acidosis metabólica o respiratoria (p.ej., en pacientes con enfermedad cardiopulmonar o con diabetes descompensada).
Trimetoprim: En pacientes con riesgo de hiperpotasemia e hiponatremia se recomienda una monitorización cuidadosa del K+ y sodio sérico. En estos casos valorar la utilización de otro antimicrobiano si fuera posible.
Bloqueantes musculares despolarizantes (Suxametonio = Succinilcolina): Contraindicada en tratamiento concomitante con digitálicos. La insuficiencia renal sólo es contraindicación para dosis altas o repetidas, o cuando hay también hiperpotasemia y neuropatía.
Otros agentes que aportan K+ (sales de mesa para hipertensos, excipientes): Las sales para hipertensos, ricas en KCl, sólo deben usarse combinadas con estos productos si las concentraciones séricas de K+ son <3.5 mmol/L.
Conclusiones

Comentario elaborado por: Juan Sebastián Gil Alonso, Rosa Miranda Hidalgo y Mª Isabel Jiménez Serranía

