Portal del Medicamento
Esta tabla incluye el cuerpo de datos relativo al portal, es decir información relativa a contenidos, mapa web, etc. en función de la página en la que se encuentre el usuario.
Tratamiento con antiarrítmicos. Actualización
Ojo de Markov número setenta y dos - abril 2018
Recientemente, se ha publicado un documento de consenso de la Asociación Europea del Ritmo Cardiaco (EHRA), de la Sociedad Europea de Cardiología (ESC) y el Grupo de Trabajo sobre Farmacología Cardiovascular, avalada por la Sociedad del Ritmo Cardiaco (HRS), Sociedad del Ritmo Cardiaco de Asia y del Pacífico (APHRS) y Sociedad Internacional de Farmacoterapia Cardiovascular (ISCP), basado en el uso clínico de los antiarrítmicos (AAR) y en la toma de decisiones clínicas sobre los mismos.
de la Asociación Europea del Ritmo Cardiaco (EHRA), de la Sociedad Europea de Cardiología (ESC) y el Grupo de Trabajo sobre Farmacología Cardiovascular, avalada por la Sociedad del Ritmo Cardiaco (HRS), Sociedad del Ritmo Cardiaco de Asia y del Pacífico (APHRS) y Sociedad Internacional de Farmacoterapia Cardiovascular (ISCP), basado en el uso clínico de los antiarrítmicos (AAR) y en la toma de decisiones clínicas sobre los mismos.
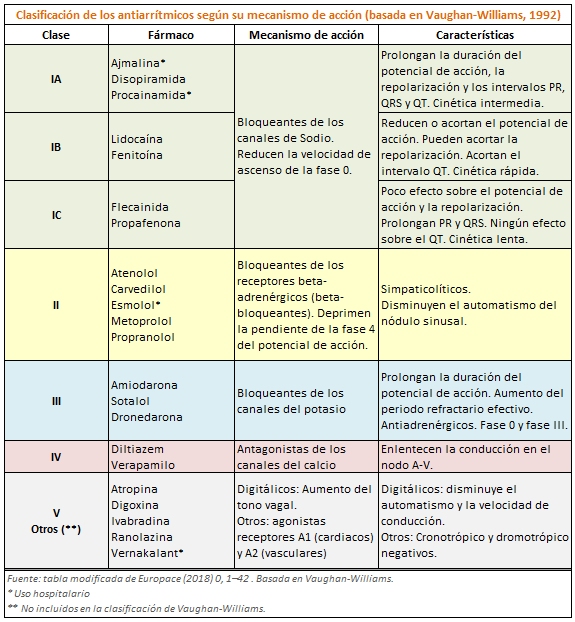
Sing-Vaughan Williams clasificó a los AAR en 4 clases:
-
Clase I: Bloqueantes de los canales del sodio. Se subclasifican en: IA (bloqueo intermedio), IB (bloqueo rápido) y IC (bloqueo lento)
-
Clase II: Beta-bloqueantes (Antagonistas de los receptores beta-adrenérgicos)
-
Clase III: bloqueantes de los canales del potasio. Prolongan la duración del potencial de acción cardiaco, sin afectar la conducción intracardiaca.
-
Clase IV: Bloqueantes de los canales del calcio, no dihidropiridínicos.
Este enfoque presenta ciertas limitaciones (para verlas, hacer cllick en la imagen)
Clasificación de los antiarrítmicos según su mecanismo de acción (basada en Vaughan-Williams, 1992)
Cuándo se recomiendan los AAR
El desarrollo de desfibriladores cardioversores implantables (ICD) para tratar arritmias ventriculares malignas y muerte repentina cardiaca ha contribuido a la disminución del interés por el tratamiento farmacológico en estas situaciones. Sin embargo, la alta prevalencia, las consecuencias de salud y el costo de la fibrilación auricular (FA) han llevado a muchos desarrollos en terapia farmacológica, junto con procedimientos como la ablación con catéter.
Por otro lado, los fármacos antiarrítmicos conservan un papel importante como terapia sintomática o de prevención del deterioro de la función cardíaca por taquicardia, ritmo irregular o disincronía (por ejemplo, inducido por frecuentes latidos prematuros ventriculares). Basándose en ello:

Indicación de monitorización de los AAR
-
Después de iniciar el tratamiento o cuando se ajusta la dosis del medicamento
-
Si el tratamiento está fallando
-
Si se sospecha incumplimiento o toxicidad
-
Después de cambios fisiológicos clínicamente relevantes (por ejemplo, si aparece una insuficiencia hepática o renal)
-
Si se inicia o suspende medicación concomitante que puede interaccionar
-
Para confirmar o excluir la abstinencia del fármaco
Individualización de recomendaciones para tratamiento farmacológico de arritmias basadas en las características del paciente
AAR y enfermedad cardiaca subyacente

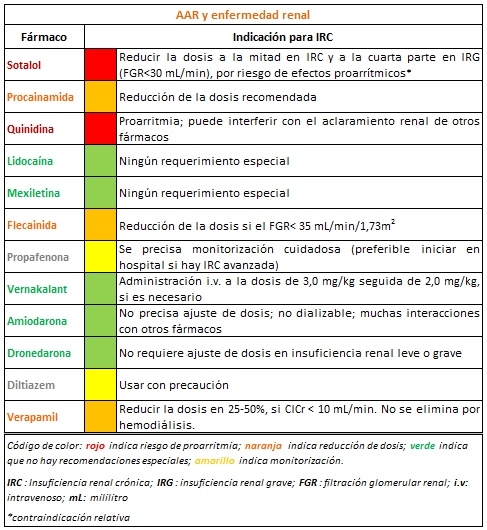
AAR y enfermedad renal
La función renal debe ser valorada en todos los pacientes tratados con AAR. Además, se ha de adecuar la dosis del antiarrítmico según esta situación.
Bradicardias preexistentes y/o alteraciones de la conducción
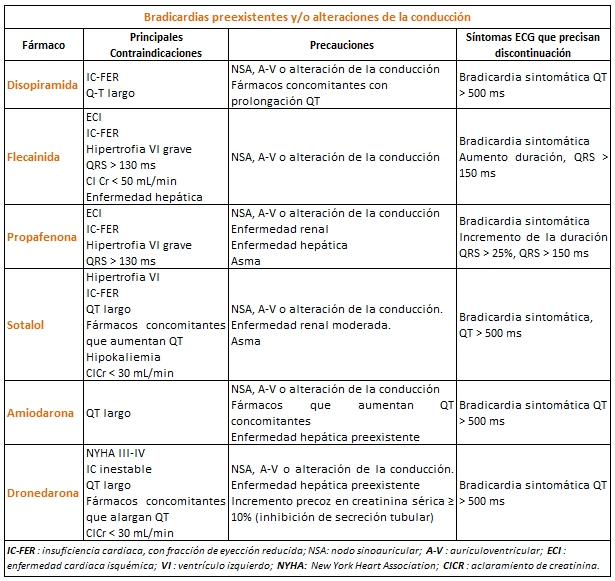
Recomendaciones en estos casos:

Recomendaciones individualizadas para el tratamiento farmacológico de las arritmias (casos menos complicados)
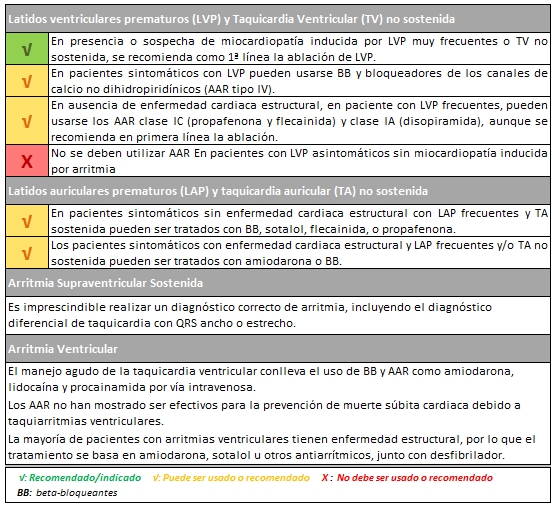
(ver fármacos recomendados para manejo agudo de taquicardias regulares y estables hemodinámicamente haciendo click en la imagen)  Imagen en alta resolución. Este enlace se abrirá mediante lightbox, puede haber un cambio de contexto
Imagen en alta resolución. Este enlace se abrirá mediante lightbox, puede haber un cambio de contexto
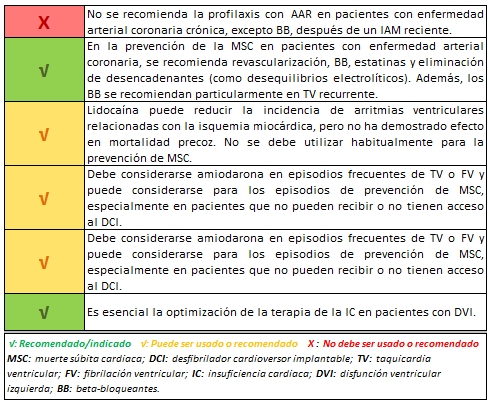
AAR para prevención de muerte súbita cardiaca (MSC) en pacientes de alto riesgo
Mecanismos que promueven arritmias
Interacción fármaco-sustrato
- Hipertrofia ventricular izquierda (HVI): sotalol, flecainida y propafenona
- IAM: AAR (IA) y antidepresivos tricíclicos
- Otras enfermedades cardiacas estructurales: AAR (IA)
- IC: dronedarona
Interacción fármaco-fármaco
- Inhibidores de los canales del potasio (algunos antibióticos, como quinolonas, azitromicina, eritromicina, claritromicina; inhibidores del sistema renina-angiotensina combinados con antibióticos, como cotrimoxazol) e hiperkaliemia.
- Inhibidores de los canales del sodio (antidepresivos tricíclicos)
- Fármacos cardiotóxicos (antraciclina)
- Productos herbales (digitalis purpúrea)
Factores que facilitan las arritmias
- Género femenino (mujer/varón 2:1-3:1; la testosterona en principio regula la repolarización)
- Hipokaliemia (especialmente cuando la concentración de potasio sérico <3,5 mmol/L)
- Aumento rápido de potasio extracelular
- Hipomagnesemia (magnesio < 1,5 mg/dL)
- Bradicardia (< 60/min)
- Conversión reciente de fibrilación auricular (FA) con fármacos que alargan el intervalo Q-T
- Estimulación
- Isquemia miocárdica
- Insuficiencia cardiaca congestiva
- Hipertrofia ventricular izquierda
- Terapia con digital (raro)
- Administración intravenosa rápida de fármacos que prolongan el espacio Q-T
- Alargamiento del Q-T congénito o adquirido
- Síndrome de alargamiento Q-T congénito subclínico
- Polimorfismos del canal iónico originados por fármacos que producen alargamiento Q-T
Toxicidad y otros aspectos de seguridad

![]() Imagen en alta resolución. Este enlace se abrirá mediante lightbox, puede haber un cambio de contexto(ver más acerca de los efectos cardiacos, toxicidades extracardiacas y contraindicaciones de los AAR, haciendo click en la imagen)
Imagen en alta resolución. Este enlace se abrirá mediante lightbox, puede haber un cambio de contexto(ver más acerca de los efectos cardiacos, toxicidades extracardiacas y contraindicaciones de los AAR, haciendo click en la imagen)
Autora: Mª Rosa Miranda Hidalgo
Revisora: Judit Ceruelo Bermejo
Maquetación, imágenes y revisión de texto: Beatriz T. Jiménez Arribas


