Portal del Medicamento
Esta tabla incluye el cuerpo de datos relativo al portal, es decir información relativa a contenidos, mapa web, etc. en función de la página en la que se encuentre el usuario.
Recomendaciones para la selección de antibióticos en infecciones nosocomiales graves
En la Revista Española de Quimioterapia, se ha publicado una revisión, Mensa 2021 , sobre recomendaciones para la selección de antibióticos en infecciones nosocomiales graves.
, sobre recomendaciones para la selección de antibióticos en infecciones nosocomiales graves.
En este documento se tratan tres aspectos fundamentales:
-
El reconocimiento precoz de los pacientes con criterios de sepsis.
-
La identificación de los pacientes que padecen una infección y tienen un alto riesgo de evolucionar a sepsis.
-
La adecuada selección y optimización del tratamiento antimicrobiano inicial.
En el tercer Consenso Internacional sobre sepsis , la Sociedad de Medicina de Cuidados Críticos (Semicyuc)
, la Sociedad de Medicina de Cuidados Críticos (Semicyuc) y la Sociedad Europea de Medicina de Cuidados Intensivos (ESICM)
y la Sociedad Europea de Medicina de Cuidados Intensivos (ESICM) acordaron definir la sepsis como "una disfunción orgánica potencialmente mortal causada por una respuesta no regulada del huésped a la infección"; definiendo disfunción orgánica como un aumento agudo de ≥ 2 puntos en la evaluación secuencial de insuficiencia orgánica (SOFA)* como consecuencia de la infección.
acordaron definir la sepsis como "una disfunción orgánica potencialmente mortal causada por una respuesta no regulada del huésped a la infección"; definiendo disfunción orgánica como un aumento agudo de ≥ 2 puntos en la evaluación secuencial de insuficiencia orgánica (SOFA)* como consecuencia de la infección.
*La escala SOFA, es el acrónimo en ingles de: Sequential Organ Failure Assessment score. Se utiliza para seguir el estado del paciente durante su estancia en la Unidad de Cuidados Intensivos (UCI). Brinda datos dinámicos sobre el estado del paciente, a diferencia de otros como APACHE II, que solo estima datos estáticos al momento del ingreso del paciente. Utiliza seis puntuaciones para medir diferentes sistemas críticos del paciente:
- Respiratorio
- Cardiovascular
- Hepático
- Coagulación
- Renal
- Neurologico
En este documento se utiliza una puntuación SOFA reducida (quick SOFA o q SOFA) basado en tres criterios: alteración del nivel de conciencia (escala de Glasgow ≤ 14), presión arterial sistólica (PAS) ≤ 100 mm Hg y frecuencia respiratoria ≥ 22 respiraciones/minuto. Los pacientes infectados con al menos 2 de estos 3 criterios se incluyen en la categoría de sepsis, pero deben confirmarse con una puntuación SOFA completa lo antes posible.
Este documento aborda tres puntos esenciales que inciden significativamente en este objetivo:
-
El reconocimiento precoz de los pacientes con criterios de sepsis.
-
La identificación de aquellos pacientes que padecen una infección y tienen un alto riesgo de evolucionar a sepsis.
-
La adecuada selección y optimización del tratamiento antimicrobiano inicial.
La sepsis es un síndrome clínico de disfunción de órganos potencialmente letal causada por una respuesta desregulada a la infección. El shock séptico se define actualmente como un estado de disfunción cardiovascular asociado con infección y no explicado por otras causas y en el que las anomalías circulatorias, celulares y metabólicas subyacentes se asocian con un mayor riesgo de mortalidad que sepsis sola (Shankar 2016) . Los pacientes adultos con shock séptico pueden identificarse, después de una reanimación adecuada con líquidos, mediante los siguientes criterios clínicos:
. Los pacientes adultos con shock séptico pueden identificarse, después de una reanimación adecuada con líquidos, mediante los siguientes criterios clínicos:
-
Hipotensión, que requiere terapia vasopresora para mantener una PA media ≥ 65 mmHg y
-
Un lactato sérico > 2 mmol/L (18 mg/dL).
En el curso de una infección, la progresión a sepsis reduce significativamente la probabilidad de reversión espontánea y, sin tratamiento, el paciente desarrollará inevitablemente insuficiencia multiorgánica y shock séptico. A partir de este punto, la probabilidad de éxito, incluso con el tratamiento adecuado, disminuye rápidamente hasta un punto de "no retorno" donde el colapso de diferentes órganos agrava el fallo de otros órganos resultando ineficaz cualquier tratamiento (Figura 1 ).
).
Figura 1. Infección potencialmente grave, sepsis y shock séptico. Probabilidad de supervivencia
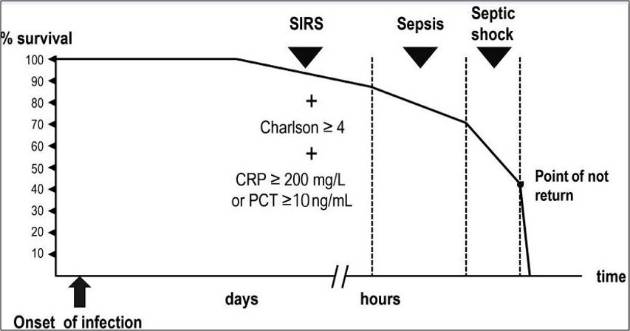
Rev Esp Quimioter. 2021; 34(5): 511–524
Los marcadores biológicos de infección incluyen el recuento total de neutrófilos, la proporción de neutrófilos/linfocitos, la proteína C reactiva (PCR) y la procalcitonina (PCT). La PCR aumenta ligeramente en las primeras 24 h desde el inicio de la infección y puede permanecer baja en pacientes con insuficiencia hepática avanzada (Child-Pugh C) y en aquellos que reciben corticoides en dosis farmacológicas o tratados con anticuerpos monoclonales dirigidos contra la IL-6 o su receptor. Sin embargo, un valor alto o muy alto (≥ 200 mg/L) es indicativo de la importancia de la respuesta inflamatoria y la gravedad de la infección. La PCR elevada se ha asociado con mortalidad en adultos con bacteriemia o con sepsis grave o shock séptico y en pacientes con neumonía adquirida en la comunidad.
En el desarrollo de una infección existen al menos 3 situaciones clínicas en las que no existe margen de error en la elección del tratamiento empírico inicial:
-
El paciente cumple los criterios de sepsis (cambio agudo en la puntuación SOFA ≥ 2 puntos desde el valor inicial).
-
El paciente que cumple ≥ 2 criterios SIRS**, tiene un índice de comorbilidad de Charlson
 ≥ 4 y una PCR** ≥ 200 mg/L o una PCT** ≥ 10 ng/mL.
≥ 4 y una PCR** ≥ 200 mg/L o una PCT** ≥ 10 ng/mL. -
Un paciente con una infección cuya localización conlleva un riesgo elevado e inmediato de daño orgánico irreversible (p. ej., endoftalmitis, meningitis bacteriana). El tratamiento de estas infecciones no se presenta en este documento.
**SIRS: Síndrome de respuesta inflamatoria sistémica; Índice de Charlson: Charlson Comorbidity Index, es un sistema de evaluación de la esperanza de vida a los diez años, en dependencia de la edad en que se evalúa, y de las comorbilidades del sujeto. Además de la edad, consta de 19 items, que si están presentes, se ha comprobado que influyen de una forma concreta en la esperanza de vida del sujeto. Inicialmente adaptado para evaluar la supervivencia al año, se adaptó finalmente en su forma definitiva para supervivencia a los 10 años.; PCR: proteína C reactiva; PCT: procalcitonina.
Rev Esp Quimioter. 2021; 34(5): 511–524
En el momento de decidir el tratamiento empírico inicial la situación de los pacientes es la siguiente:
-
La carga bacteriana en la fuente infecciosa es predeciblemente alta.
-
Se desconoce(n) el(los) microorganismo(s) causante(s) de la infección y su patrón de susceptibilidad.
-
Se desconoce la magnitud del aumento del volumen de distribución y la importancia y dirección de las variaciones del filtrado glomerular.
-
No se sabe lo cerca o no que está el paciente del daño orgánico irreversible. La reserva funcional es predeciblemente baja y puede empeorar rápidamente si no se recibe el tratamiento adecuado de inmediato.
En lo que se refiere al régimen de tratamiento antibiótico inicial:
- Debe ser activo lo más cerca posible del 100% de los microorganismos potencialmente implicados.
- Siempre que sea factible, debe contener un antibiótico β-lactámico.
- Debe administrarse lo antes posible a las dosis, tiempos de infusión e intervalos óptimos de acuerdo con los parámetros farmacocinéticos/farmacodinámicos (PK/PD) de los antibióticos en pacientes con sepsis.
El riesgo de sobretratamiento surge, sobre todo, cuando las pruebas microbiológicas son negativas, que se observa en más de la mitad de los pacientes con sepsis. Después del control de la fuente de infección y 24-36 horas de tratamiento empírico de amplio espectro, la situación que se puede presentar es:
-
La carga bacteriana habrá disminuido significativamente.
-
O bien, aunque aún no se conozca el agente etiológico, la lista de microorganismos potenciales puede reducirse evaluando el resultado del hisopado nasal, faríngeo y/o rectal, el aspirado traqueal y la determinación de (1-3)-β-D. -glucano. La ausencia de Enterobacterias productoras de SARM**, BLEE** o carbapenemasas y P. aeruginosa resistente, así como un valor bajo de β-D-glucano, permite estrechar el espectro antibiótico.
-
La estabilidad hemodinámica y la función orgánica habrán mejorado con la normalización de la presión arterial y una reducción en el requerimiento de otras medidas de apoyo.
**SARM: Staphylococcus Aureus resistente a meticilina. BLEE: β-lactamasas de amplio espectro extendido


