Portal del Medicamento
Esta tabla incluye el cuerpo de datos relativo al portal, es decir información relativa a contenidos, mapa web, etc. en función de la página en la que se encuentre el usuario.
Lesión Hepática inducida por fármacos
Una revisión reciente, Sandhu_2020 , hace un repaso sobre lesión hepática inducida por fármacos (LHIF), que aunque es una situación clínica poco frecuente, representa gran morbi-mortalidad y se considera una causa importante de insuficiencia hepática aguda (IHA).
, hace un repaso sobre lesión hepática inducida por fármacos (LHIF), que aunque es una situación clínica poco frecuente, representa gran morbi-mortalidad y se considera una causa importante de insuficiencia hepática aguda (IHA).
La LHIF produce alteraciones bioquímicas anormales con o sin síntomas clínicos asociados. El método actualizado de evaluación de la causalidad de Roussel Uclaf (RUCAM) utiliza como criterio un valor de alanina aminotransferasa (alanine aminotranferase, ALT o GPT) > 5 veces el límite superior de la normal (LSN) y/o fosfatasa alcalina, FA (alkaline phosphatase, ALP) > 2 veces LSN para identificar la lesión hepática.
Para una evaluación del patrón de daño hepático como hepatocelular, colestásico o mixto hay que tener en cuenta qué enzimas hepáticas predominan. De esta forma, la lesión hepatocelular sugiere que existe una mayor elevación de GPT y/o de la aspartato aminotransferasa (aspartate amiotransferase, AST o GOT) que de FA. Por el contrario, la lesión colestásica sugiere una elevación predominante de FA. El índice R es una expresión cuantitativa del patrón de lesión; se define como la relación entre los valores de GPT y FA en suero, obtenidos al inicio de la lesión. Un R > 5 indica lesión hepatocelular, <2 indica lesión colestásica y de 2-5 indica lesión mixta.
Los pacientes con lesión hepatocelular tienden a ser más jóvenes, con menor tendencia a tener ictericia clínica, pero con mayor frecuencia de muertes relacionadas con enfermedades hepáticas. La lesión hepatocelular tiene 2-3 veces más probabilidades de conducir a un trasplante de hígado. El curso clínico tiende a ser más lento en aquellos con lesión colestásica.
La lesión hepatocelular es el patrón más común de LHIF (50% -75% de los casos informados en España, países latinos y EEUU), y el más frecuentemente detectado por el Comité Asesor Sueco de Reacciones Adversas a Fármacos (SADRAC).
La tabla inferior refleja los fármacos y el patrón de lesión hepática asociada.
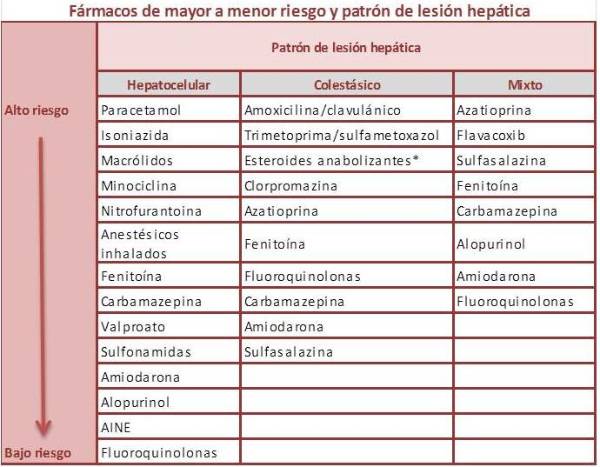 Tomada de Hepatology Communications. 2020; 4 (5): 631-645.
Tomada de Hepatology Communications. 2020; 4 (5): 631-645.
*Esteroides anabolizantes que contienen andrógenos. AINE: antiinflamatorios no esteroideos
El profesional sanitario debe sopesar los riesgos y beneficios del uso de los medicamentos que pueden ocasionar daño hepático en el paciente. La mayoría de los pacientes con LHIF tienen recuperación clínica y bioquímica. Sin embargo, una pequeña proporción de casos puede desarrollar enfermedad hepática crónica inducida por fármacos (5-20%), definida convencionalmente como la persistencia de elevaciones de las enzimas hepáticas durante más de 6 meses después de la retirada de un fármaco lesivo.

