Portal del Medicamento
Esta tabla incluye el cuerpo de datos relativo al portal, es decir información relativa a contenidos, mapa web, etc. en función de la página en la que se encuentre el usuario.
Síndrome serotoninérgico y medicamentos
El síndrome serotoninérgico (o toxicidad serotoninérgica) es un conjunto de síntomas, inducido por medicamentos, causado por una hiperactividad serotoninérgica en las sinapsis de los sistemas nerviosos central y periférico. Está aumentando la incidencia de este síndrome, debido al mayor uso de medicamentos serotoninérgicos y a un mayor conocimiento del síndrome.
Puede ser difícil de diferenciar de otros procesos clínicos, tales como: síndrome neuroléptico maligno, toxicidad anticolinérgica, hipertermia maligna, abstinencia de alcohol o antidepresivos, discontinuación con antidepresivos, meningitis/encefalitis o sobredosis de algunos fármacos.
Los mecanismos del síndrome serotoninérgico incluyen: aumento de la síntesis o liberación de serotonina, inhibición del metabolismo o captación de serotonina o activación de los receptores serotoninérgicos.
Se publicó una revisión sobre el Síndrome Serotoninérgico por un grupo de farmacéuticos del Reino Unido (UKMI- UK Medicines Information) en forma de Preguntas y Respuestas (Medicines Q&As), (UKMI 2020 ).
).
¿Por qué se produce el Sindrome Serotoninérgico? (UKMI 2020 ) ) |
El síndrome de serotonina puede ocurrir por:
- Sobredosis de agentes serotoninérgicos.
-
Interacciones farmacológicas, es decir, cuando se toma más de un fármaco que afecta al sistema serotoninérgico o inhibe el metabolismo de fármacos serotoninérgicos. Hay un peligro potencial cuando se administran dos antidepresivos serotoninérgicos juntos. Los casos más graves se observan cuando se asocian inhibidores de la monoaminooxidasa (IMAO) con inhibidores de la recaptación de serotonina (ISRS), antidepresivos tricíclicos o venlafaxina. Esto se debe a que el mecanismo de muchos fármacos, además de los ISRS, pueden inhibir las isoenzimas 2D6 y/o 3A4 del citocromo P450, lo que da como resultado la acumulación de fármacos serotoninérgicos que se utilizan simultáneamente.
-
En individuos susceptibles puede producirse dicho síndrome asociado a un agente serotoninérgico solo a dosis terapéuticas normales.
Este síndrome se asocia con altas concentraciones de receptores de serotonina, concretamente de 5-hidroxitriptamina (5-HT) en el SNC. Se han identificado hasta 14 subtipos de receptor serotoninérgico. Éstos se encuadran en siete clases (5-HT 1-7). Aunque ningún receptor es el único responsable, hay una mayor implicación de los receptores 5-HT1A y 5-HT2A, y este último posiblemente esté asociado con síntomas más graves.
| Síntomas |
En esta revisión, UKMI 2020,  el síndrome serotoninérgico se contempla como una tríada de síntomas que no tiene por qué conllevar los 3 tipos de alteraciones o anomalías y puede variar su gravedad de leve a potencialmente mortal. Estos síntomas pueden consistir en:
el síndrome serotoninérgico se contempla como una tríada de síntomas que no tiene por qué conllevar los 3 tipos de alteraciones o anomalías y puede variar su gravedad de leve a potencialmente mortal. Estos síntomas pueden consistir en:
-
Alteración de salud mental: ansiedad, agitación, desorientación, inquietud, excitación.
-
Anomalías neuromusculares: clonus (contracción o espasmo muscular repetitivo, a menudo rítmico), temblores, hiperreflexia, rigidez muscular, signos de Babinsky bilateral.
-
Hiperactividad autonómica: hipertensión, taquicardia, taquipnea, hipertermia, midriasis, diaforesis, membranas mucosas secas, piel enrojecida, temblor, vómitos, diarrea, ruidos intestinales hiperactivos, arritmias.
Los casos graves pueden provocar complicaciones, como convulsiones, rabdomiólisis, mioglobinuria, acidosis metabólica, insuficiencia renal, síndrome de dificultad respiratoria aguda, insuficiencia respiratoria, coagulación intravascular diseminada, coma y muerte.
El inicio de los síntomas suele ser rápido, a menudo a las pocas horas de cambiar el fármaco o la dosis y muchos casos se resuelven dentro de las 24 horas siguientes a la suspensión del fármaco serotoninérgico.
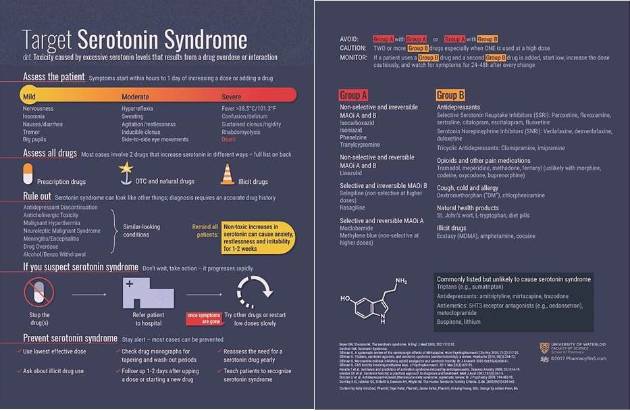
La Universidad de Farmacia de la Universidad de Waterloo hace una clasificación clínica del síndrome serotoninérgico y lo diferencia en leve, moderado y grave.
|
Leve |
Moderado |
Grave |
|
Nerviosismo |
Hiperreflexia |
Fiebre > 38ºC |
|
Insomnio |
Sudoración |
Confusión/Delirium |
|
Diarrea/Náuseas |
Agitación/inquietud |
Clonus sostenido/rigidez |
|
Temblor |
Clonus inducible |
Rabdomiólisis |
|
Pupilas grandes |
Movimientos oculares (de lado a lado) |
Muerte |
Fuente: School of Farmacy. University of Waterloo
La Univeridad de Waterloo elabora una inforgrafía para profesionales sanitarios sobre el síndrome serotoninérigico:
Fuente: School of Farmacy. University of Waterloo . Ver infografía Síndrome de serotonina/profesionales sanitarios.
. Ver infografía Síndrome de serotonina/profesionales sanitarios.
La Universidad de Waterloo también elabora una infografía para pacientes sobre el síndrome serotoninérgico:
Fuente: School of Farmacy. University of Waterloo . Ver infografía Síndrome de serotonina/pacientes.
. Ver infografía Síndrome de serotonina/pacientes.
|
Medicamentos que pueden producir síndrome serotoninérgico |
|
Grupo terapéutico |
Ejemplos de medicamentos |
|
Antidepresivos ISRS |
Citalopram, escitalopram, fluoxetina, fluvoxamina, paroxetina, sertralina. |
|
Antidepresivos ISRN |
Venlafaxina, duloxetina. |
|
Antidepresivos IMAO |
Fenelzina (ME) (IMAO-A reversible). |
|
Antidepresivos tricíclicos |
Clomipramina, imipramina, amitriptilina*, doxepina, nortriptilina, trimipramina. |
|
Otros antidepresivos |
Bupropion |
|
Miscelánea |
Litio*, trazodona* (H), mirtazapina*, vortioxetina. |
|
Opioides |
Petidina, tramadol, metadona, fentanilo, dextrometorfano, pentazocina (H), oxicodona, tapentadol. |
|
Antiparkinsonianos |
IMAO-B: Selegilina, rasagilina, safinamida, amantadina. |
|
Antibacterianos |
Linezolid (H), tedizolid (H) (actividad IMAO reversible). |
|
Anticancerosos |
Procarbazina (H) (inhibidor débil de la MAO). |
|
Antihistamínicos |
Clorfenamina (ME; H). |
|
Antimigrañosos |
Triptanes: frovatriptan, almotriptan, eletriptan, naratriptan, rizatriptan, sumatriptan, zolmitriptan. |
|
Ansiolíticos |
Buspirona*. |
|
Tinción para diagnóstico |
Azul de metileno (actividad IMAO). |
|
Productos herbales |
Hierba de San Juan (Hypericum perforatum) |
Fuente: Medicines Q&As UK Medicines Information (UKMI) pharmacists for NHS healthcare professionals . UKMI: información de Medicamentos del Reino Unido; NHS (National Health Service): Servicio Nacional de Salud; ISRS: Iinhibidores selectivos de la recaptacion de la serotonina; ISRN: inhibidores selectivos de la recaptación de serotonina y noradrenalina; IMAO-A: inhibidores de la monoamino-oxidasa tipo A; IMAO-B: inhibidores de la monoaminooxidasa tipo B; ME: medicamentos extranjeros; H: medicamentos hospitalarios.
. UKMI: información de Medicamentos del Reino Unido; NHS (National Health Service): Servicio Nacional de Salud; ISRS: Iinhibidores selectivos de la recaptacion de la serotonina; ISRN: inhibidores selectivos de la recaptación de serotonina y noradrenalina; IMAO-A: inhibidores de la monoamino-oxidasa tipo A; IMAO-B: inhibidores de la monoaminooxidasa tipo B; ME: medicamentos extranjeros; H: medicamentos hospitalarios.
*Los que figuran con el asterisco en este listado como causantes del Síndrome Serotoninérgico, en otras fuentes de información (Universidad de Waterloo), constan como causantes posibles, pero improbables.
|
Limitaciones del listado recogido por la UKMI (UKMI 2020 |
- No se presenta una lista exhaustiva; solo se describen medicamentos clave disponibles en el Reino Unido con probabilidad de causar el síndrome serotoninérgico.
- Incluye solo ejemplos de medicamentos con efectos serotoninérgicos.
- No se incluyen medicamentos que producen síndrome serotoninérgico exclusivamente a través de interacciones del citocromo P450.
- No se incluye la anfetamina y derivados, que también causan este síndrome.
- No se basan en informes de casos individuales, sino que estos listados se han elaborado según artículos de revisiones.
La Universidad de Waterloo también hace otraclasificación de los fármacos que pueden producir síndrome serotoninérgico en los del grupo A o del grupo B, en función de si se deben evitar, tener precaución o monitorizar:
- Evitar: Grupo A con Grupo A o Grupo A con Grupo B.
- Precaución: Dos o más fármacos del Grupo B sobre todo cuando UNO es usado con altas dosis.
- Monitorizar: Si se utiliza un fármaco del Grupo B y se añade un segundo fármaco del Grupo B, se recomienda iniciar a bajas dosis, y luego ir incrementando la dosis de forma prudencial y estar atentos a los síntomas durante 24-48 horas después de cada cambio.
|
Clasificación de Fármacos que producen Síndrome Serotoninérgico (Facultad de Farmacia de la Universidad de Waterloo) |
|
Grupo A |
Grupo B |
|
IMAO A y B no selectivos e irreversibles |
Antidepresivos |
|
Isoniazida Fenelzina (ME) Tranilcipromina (ME) |
ISRS: Paroxetina, fluvoxamina, sertralina, citalopram, escitalopram, fluoxetina ISRN: Venlafaxina, desvenlafaxina, duloxetina Antidepresivos tricíclicos: Clomipramina, imipramina |
|
IMAO A y B no selectivos y reversibles |
Opioides y otros fármacos para el dolor |
|
Linezolid (H) |
Tramadol, meperidina, metadona, fentanilo (improbable que causen SS con morfIna, codeína, oxicodona, buprenorfina) |
|
IMAO B selectivo e irreversible |
Tos, resfriado y alergia |
|
Selegilina (no selectiva a altas dosis) Rasagilina |
Dextrometorfano, clorfeniramina |
|
Productos herbales |
|
|
Hierba de San Juan, L-triptófano, fármacos para dieta |
|
|
IMAO A selectiva y reversible |
Fármacos ilegales |
|
Meclobemida Azul de metileno (no selectivo a altas dosis) |
Éxtasis (MDMA), anfetamina, cocaína |
Fuente: School of Farmacy. University of Waterloo . MDMA o éxtasis: 3,4-metilendioxi-metanfetamina; SS: Síndrome serotoninérgico; ME: medicamentos extranjeros; H: medicamentos hospitalarios
. MDMA o éxtasis: 3,4-metilendioxi-metanfetamina; SS: Síndrome serotoninérgico; ME: medicamentos extranjeros; H: medicamentos hospitalarios
*Algunos fármacos incluidos en el listado de la UKMI como causantes de síndrome serotorninérgico, sin embargo en está clasificación de la Universidad de Waterloo, se consideran como una causa improblable:
- Triptanes (sumatriptan)
- Antidepresivos: amitriptilina, mirtazapina, trazodona
- Antieméticos: Antagonistas del receptor 5-HT3 (ondansetron), metoclopramida
- Buspirona, litio
|
Ejemplos de interacciones medicamentosas y cambios de medicamentos |
La UKMI en esta revisión recoge estos ejemplos:
-
¿Cómo se cambia entre antidepresivos tricíclicos, ISRS y afines? (octubre-2019):

-
Se deben considerar las circunstancias individuales del paciente.
-
Para evitar la precipitación de interacciones medicamentosas, se recomienda reducir gradualmente la dosis del primer antidepresivo y suspenderlo antes de comenzar con el segundo antidepresivo. Esto no siempre es posible. En pacientes con depresión grave que no han respondido a un antidepresivo, o en casos de reacción adversa grave, puede ser necesario acortar el proceso de sustitución.
-
La reducción gradual es una opción, pero siempre debe hacerse con precaución.
-
Los pacientes deben ser evaluados de forma individual para determinar la rapidez con la que se hace el cambio.
-
Se debe considerar la posibilidad de errores de medicación con regímenes de cambio complicados.
-
-
¿Cómo se cambia entre inhibidores de la monoaminooxidasa y antidepresivos ISRS, tricíclicos o afines?
 (septiembre-2019):
(septiembre-2019):-
Cuando se cambia entre inhibidores de la monoaminooxidasa (IMAO) o moclobemida (un inhibidor reversible de la monoaminooxidasa tipo A - RIMA) y otros antidepresivos, el primer antidepresivo debe retirarse gradualmente y suspenderse antes de comenzar con el segundo antidepresivo.
-
Cuando existe involucrado un IMAO, siempre se recomienda un período de lavado.
-
Los pacientes deben evaluarse de forma individual para determinar la rapidez con la que se puede realizar el cambio mediante la evaluación del historial de reacciones de interrupción, medicación concurrente y gravedad de la depresión.
-
-
¿Cuál es el riesgo de interacción entre los opioides y los inhibidores de la monoaminooxidasa (IMAO)?
 (noviembre-2020).
(noviembre-2020).
|
Ante un posible Síndrome Serotoninérgico, hay que tener en cuenta |
-
Valorar al paciente: Los síntomas se inician de unas horas a 1 día del incremento de una dosis o al añadir un fármaco.
-
Valorar todos los fármacos administrados: En la mayoría de los casos están involucrados dos fármacos que incrementan la serotonina por diferentes caminos.
-
Descartar síndrome serotoninérgico: puede parecerse a otros procesos; el diagnóstico requiere una historia precisa de los medicamentos que se administran.
-
Recordar a los pacientes que: incrementos no tóxicos de serotonina pueden causar ansiedad, inquietud e irritabilidad, durante 1-2 semanas.
-
Si se sospecha un síndrome serotoninérgico: no se debe esperar, sino actuar, ya que dicho síndrome progresa rápidamente.
-
Para prevenir el síndrome serotoninérgico: hay que estar alerta, ya que la mayoría de los casos puede prevenirse al:
- Usar dosis bajas efectivas.
- Preguntar sobre el uso de fármacos ilegales.
- Consultar la evidencia para conocer los períodos de reducción y eliminación de los medicamentos posiblemente causantes que se vayan a administrar.
- Realizar un seguimiento de 1-2 días después de aumentar una dosis o al comenzar con un nuevo medicamento.
- Reevaluar la necesidad de la administración anual o no de un fármaco que puede causar dicho síndrome.
- Enseñar a las pacientes a reconocer este síndrome.
NICE Evidence : ofrece información sobre revisiones sistemáticas, alertas de seguridad, ensayos, evaluación de tecnologías sanitarias, información para el paciente, etc sobre este tema.
: ofrece información sobre revisiones sistemáticas, alertas de seguridad, ensayos, evaluación de tecnologías sanitarias, información para el paciente, etc sobre este tema.
Comentario elaborado por: Mª Rosa Miranda Hidalgo